A imunoterapia –técnica que ativa o sistema imune contra doenças– é um artifício promissor na luta contra o câncer. Agora, a estratégia deu um salto com um estudo, ainda em fase inicial, que a combinou com a terapia gênica para tratar a leucemia.
Em pesquisa publicada na “Science Translational Medicine”, cientistas conseguiram a remissão completa de uma forma avançada da leucemia resistente à quimioterapia em 14 dos 16 indivíduos (88%) recrutados. É o maior estudo realizado com essa estratégia.
“Alguns tinham a forma genética da doença, que tem o pior prognóstico possível”, disse à Folha Michel Sadelain, diretor do Centro de Engenharia Genética do Centro de Câncer Sloan Kettering, nos Estados Unidos, e um dos autores da pesquisa.
| Editoria de Arte/Folhapress |
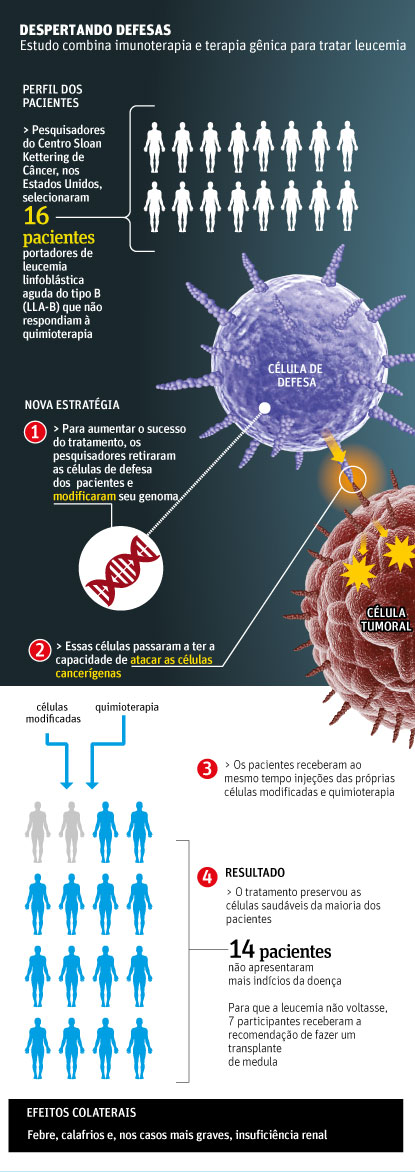 |
A façanha consistiu em mudar o genoma do linfócito T, célula de defesa do corpo, para que ele reconhecesse uma proteína que aparece na superfície da célula cancerosa e a distingue das demais.
Os pacientes então receberam uma injeção dessas células de defesa modificadas.
Os participantes tinham a leucemia linfoblástica aguda do tipo B. A doença leva ao aumento da produção de linfócitos imaturos, os linfoblastos, que são malignos. Essas células bloqueiam a produção de glóbulos vermelhos, plaquetas e glóbulos brancos.
Após a terapia, 14 pacientes não apresentaram sinais da doença. Desses, quatro também ficaram com os níveis de glóbulos brancos e vermelhos normalizados.
“Fazer com que um linfócito reconheça uma célula doente e, com isso, obter uma remissão de 88% é impressionante”, diz Antonio Buzaid, diretor do Centro de Oncologia do Hospital São José.
“Todos os centros de tratamento e a indústria farmacêutica estão de olho nessa terapia, mas é apenas mais uma arma”, pondera Nelson Hamerschlak, coordenador do Centro de Hematologia e de Transplante de Medula do hospital Albert Einstein.
A taxa de remissão no tratamento padrão, que inclui quimioterapia seguida de transplante de medula, para evitar que a doença volte, é de 30%, e o tempo médio de sobrevida chega a ser inferior a seis meses.
No estudo, sete participantes foram encaminhados ao transplante após a injeção das células de defesa, dois não quiseram realizar o procedimento, três eram inelegíveis e outros três não puderam por razões diversas. Um outro está sob avaliação.
“Não sabemos se o transplante é necessário nessa fase, mas oferecemos a possibilidade por ser um procedimento padrão”, disse Sadelain. “Queremos oferecer a terapia como opção definitiva.”
Há anos, cientistas do Sloan Kettering estudam a técnica. Em 2003, comprovaram sua eficácia em ratos. Em 2013, atingiram o mesmo feito em cinco pacientes.
Entre os efeitos colaterais, está o aumento da produção das citocinas, substâncias derivadas da ação dos linfócitos em contato com o tumor que podem causar graves reações inflamatórias.
“Mas os cientistas conseguiram prever quais pacientes tinham mais tendência a essa reação e os acompanharam de perto”, diz Daniel Tabak, diretor do Centron, centro oncológico especializado em câncer de sangue.
Agora, o Centro de Câncer Sloan Kettering prepara um estudo de fase 2, com mais pacientes.
fonte: Jornal Folha de São Paulo – 26/02/2014
